Etude rétrospective d’analyse de comblements sinusiens
Analyse de comblements sinusiens réalisés avec une allogreffe osseuse (BiobankTM)

Autogreffe, allogreffe, xénogreffe, hétérogreffes…les choix sont nombreux et bien documentés pour les reconstructions endo-sinusiennes.
Après avoir réalisé plus de 300 soulevés de sinus, j’ai souhaité réaliser une étude rétrospective, afin de confronter mes ressentis cliniques à la vérité neutre d’une analyse objective.
Pour avoir des résultats intermédiaires, cette étude-ci porte sur 50 sinus choisis au hasard par une tierce personne.
Critères d’inclusion:
.comblement au Biobank (biomatériaux d’origine humaine).
.chirurgie réalisée entre octobre 2010 et juin 2012.
Aucun critère d’exclusion n’a été appliqué.
Les critères d’évaluations sont radiologiques (CBCT):
.hauteur initiale du plancher
.hauteur de l’apport osseux
.hauteur, et radio-morpho-transformation (cortication et trabéculation) après minimum 9 mois.
Fig.1a, b, c : Comblement et réouverture d’un sinus maxillaire gauche.
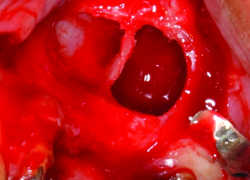
Fig. 1a: Fenêtre obtenue par fraisage, type peeling, ne conservant pas la paroi osseuse. Mise en évidence d’une cloison de Refend. Absence de perforation, et bon saignement du site.

Fig. 1b: Aspect des particules de Biobank ™, mélangées au sang, en comblement du sinus, mais également en vestibulaire. Le biomatériau recouvre à ras les vis de couverture(s) (Nobel Biocare ™ en Titane pur).
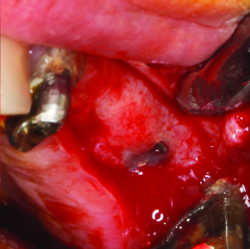
Fig. 1c: Deuxième temps chirurgical, 8 mois après la greffe et mise en place immédiate d’implants simultanée. La vis de l’implant 25 est totalement sous l’os néoformé. Au niveau de la vis 26, nous notons l’ostéo-intégration: Il est impossible de différencier la néo-corticale de l’os résiduel. Cet aspect clinique identique en terme de saignement-corticale-densité se retrouve au travers de ce que nous appellerons la radio-morpho-transformation.
Tout marcherait-il dans un sinus?
Au cours des dernières années, pour évaluer les résultats de sinus lifts, c’est bien souvent le taux de survie des implants qui a étémesuré et non la qualité de l’os obtenue.
L’importance du matériau de comblement a souvent été dénigré ces dernières années, prétextant que « tout » marchait.
Serait-ce une réaction à l’ancien gold-standard autogène bien plus inaccessible à mettre en oeuvre?
« Peu importe si c’est de l’os, ça marche ».
Cela peut suffire à certains, mais je doute que quiconque d’entre nous souhaite avoir un bloc minéral inerte, ou un biomatériau àl’intégration partielle, aléatoire, plus ou moins fibrosée dans son propre sinus. Surtout quand il est possible d’avoir, avec le bon couple protocole/matériau, des résultats biologiques très similaires à l’autogène.
Nous savons que quelques millimètres d’os vivant suffisent pour la stabilité d’un implant, pour son ostéo-intégration et sa stabilitédans le temps… et certaines études n’incluent pas les sinus ayant moins de 3 mm d’os résiduel.
La seule analyse du taux de survie implantaire peut ainsi paraître insuffisante si on porte intérêt au succès de la régénération osseuse.
Voilà pourquoi, en plus du taux de survie des implants, nous avons décidé:
– d’analyser la radio-morpho-transformation des comblements sinusiens (Fig. 2a et 2b),
– d’inclure les sinus de 0 à 5mm de hauteur résiduelle de plancher Fig. 4).
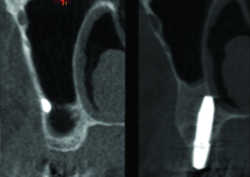
Fig. 2a: CBCT pré-opératoire
sinus sain, 2,7mm de hauteur résiduelle, pâte endodontique en vestibulaire.
Fig. 2b: CBCT de contrôle 6 mois, au même endroit, après comblement (Biobank ™) et mise en place simultanée de l’implant (Nobel Speedy Groovy RP ™)
15mm de hauteur obtenue, os spongieux homogène, densité correspondant à de l’os spongieux normal dans cette région, néo-corticale nette sous le plancher sinusien.
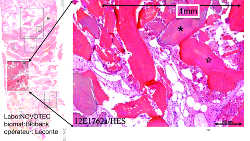
Fig. 3a: Coupe histologique personnelle, Laboratoire Novotec (Lyon), moyen grossissement, réalisée 6 mois après le sinus lift:
nous retrouvons les pourcentages normaux de moelle osseuse/minéral, nombreuses cellules et vaisseaux.
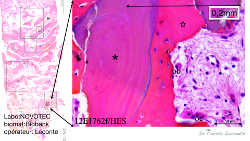
Fig. 3b: A plus fort grossissement, nous mettons en évidence la continuité parfaite de l’os néoformé (rouge vif, avec des cellules) et des particules de Biobank ™ (rouge-violacé, avec les lacunes ostéocytaires).
Ce que nous appelons la « radio-morpho-transformation » :
Lors de la mise en place de l’allogreffe, la limite os natif/comblement est nette, aucune travée n’est présente au sein du matériau, et le flou minéral n’est pas délimité par une corticale.
Les mois passant, l’ostéo-intégration des particules, « matrice » de l’os neoformé, se réalise progressivement, faisant apparaitre les travées.
Ces remaniements signent la transformation du comblement minéral en os spongieux vivant. (Fig. 3a et 3b).
Les deux autres signes radiologiques fondamentaux marquent la maturation de l’os néoformé, et témoignent de sa trophicitéet de son caractère « naturel » sont:
– l’apparition d’une nouvelle corticale en périphérie,
– la disparition progressive de l’ancienne corticale, à l’interface de l’ancien os résiduel et du biomatériau.(Fig. 2b).
Protocole
Il serait hors propos de détailler la technique dans les détails, mais les grandes lignes sont:
.peeling de l’os vestibulaire pour réaliser la fenêtre, à la fraise carbure de tungstène de 3mm,
.décollement doux de la muqueuse à l’aide de curettes manuelles, avec inspiration synchrone du patient,
.mise en place d’une membrane de collagène type Biogide (Geistlish ™) ou Créos (Nobel Biocare ™) pour doubler la membrane de Schneider si une micro perforation ou petite déchirure est faite ou était pré-existante (chirurgie de réparation de CBS ou gestion de complication/échec antérieur),
.mise en place simultanée d’implant ou non(*1),
.mise en place du Biobank ™(*2),
(Allogreffe, petites particules), hydraté au sang in situ ou au sérum physiologique.
.mise en place d’une membrane de collagène en vestibulaire (systématique pour les fenêtres supérieures à 5x5mm),
.fermeture muqueuse hermétique avec du fil résorbable 5/0.
Remarque:
*1: Critères de mise en place simultanée des implants:
– hauteur résiduelle (2mm peuvent suffire pour une mise en place simultanée d’un implant si la dextérité du praticien est aidée par un design adapté (notre choix est le Nobel Speedy Groovy Branemark ™),
-Si le correspondant préfère ou non poser lui-même l’implant,
-Si il y a un défaut vertical et/ou un défaut important de largeur de la crête osseuse nécessitant une pose différée.
*2: Dans la majorité des poses simultanées d’implants, nous mettons le biomatériau en place après vissage des implants. Dans les situations où le basfond sinusien est large, une quantité modérée de biomatériau est préalablement mise en place avant le positionnement des implants.
Les statistiques:
L’analyse des nombreux paramètres, notamment des hauteurs initiales, des hauteurs de comblement, de la stabilité de cette hauteur entre le moment de la chirurgie et de la corticalisation n’a pas donné des réponses à toutes les interrogations.
Cependant, cette étude révèle que la fiabilité du traitement en terme de taux de succès est comparable aux résultats que l’on peut attendre dans la littérature.
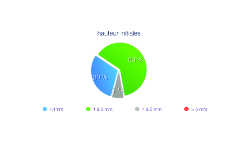
Fig. 4: Dans la série de sinus analysés, 93% des sinus avaient un plancher inférieur ou égal à 3mm.
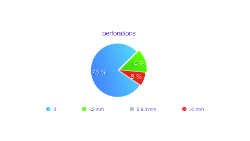
Fig. 5: Notre taux de perforations est de 14% sur cette série. Les 8% de déchirures correspondent aux cas où nous avons géré une CBS pré-existante ou une autre forme de complication.
Fig. 6: Dans 15% seulement des cas, les implants ont été placés simultanément. Cela correspond à une hauteur initiale inférieure à2mm, ou un besoin de prévisibilité de la reconstruction, ou encore une demande du correspondant.
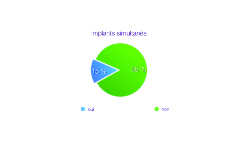
Fig. 7: Dans cette série n’ont été retenus que les sinus comblés au biobank. Dans certaines situations cliniques, nous avons mélangé cette allogreffe à 50% avec du Bio oss S. Cela n’a pas eu d’incidence contrairement aux reconstructions vestibulaires de crêtes (où ce mélange semble optimiser et pérenniser le gain osseux)
La mise en place d’implant, simultanée ou différée, a-t-elle un impact favorable ou non? .
Cliniquement, l’intérêt de mettre l’implant en simultané du comblement est multiple:
-optimisation de la maitrise de la hauteur à obtenir
-effet tente
-le volume de l’implant est autant de volume de biomatériaux économisé
-cela évite le besoin de densifier le comblement.
Dans nos statistiques, la mise en place simultanée a amélioré la stabilité dimensionnelle j0 / après corticalisation.
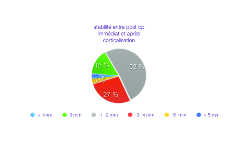
Fig. 8a: Les valeurs moyennes mesurées permettent de mettre en évidence une bonne stabilité dimensionnelle du comblement.
70% (52+15+3%) des sinus lifts ont eu une stabilité clinique idéale (+1/-2mm)
27% des sinus lifts ont perdu plus que 3 à 4 mm, mais en aucun cas cela n’a compromis la mise en place des implants.
1 seul sinus a perdu 5mm de hauteur entre le comblement et la corticale cicatrisée, mais sans conséquence.
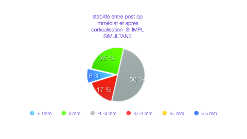
Fig. 8b: Avec la pose simultanée des implants, la prévisibilité de stabilité est améliorée.
83% de stabilité idéale au lieu de 70%.

Fig. 9: Le taux de succès de ces sinus lifts est très favorable. Notons un cas de sinusite post opératoire ayant nécessité une deuxième antibiothérapie. Pas de conséquence.
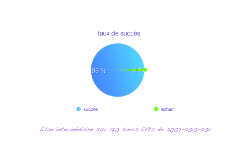
Fig. 10: Pour relativiser le résultat de cette courte série de sinus lifts (n=50), un échantillon plus grand sur une étude rétrospective personnelle également montre un taux d’échec de l’ordre de 2%, proche de la littérature, cf l’étude présentée en Fig. 11.

Fig. 11
Discussion:
Si une série de cas ne reflète jamais tout à fait une activité, les 50 sinus lifts statistiqués donnent un reflet objectif du succès clinique et radiologique de ces chirurgies réalisées.
Il n’y a aucun échec d’implant à déplorer, ni de résorption majeure du comblement à noter.
Au contraire, il faut insister sur:
– la fréquente rapidité de la radio-morpho-transformation (4-6mois),
– sur la densité DII – DIII au forage à 6mois (correspondant à un os maxillaire spongieux normal et favorable),
– sur le signes du succès de la greffe: disparition de l’ancienne corticale, formation d’une nouvelle corticale, densification et trabéculation du comblement.
L’analyse approfondie des 300 sinus de la série élargie donnera des éléments de comparaisons entre différents biomatériaux, et le suivi continu de ces cas aidera à avoir du recul.
Ces résultats intermédiaires, confirmés par l’histologie, encouragent notre pratique quotidienne dans cette direction, utilisant en endo-sinusien cette allogreffe (constituée de 30% de collagène), mélangée au sang, non tassée mais dense, avec pose simultanée d’implants si possible.
Pour la moindre perforation de membrane de Schneider, il faut la doubler par une membrane de collagène, de même que pour refermer la fenêtre latérale.
Ces techniques/résultats ne sont pas transposables aux autres ROG. Les situations diverses impliquent des réflexions/procédures différentes.
Pour l’instant, le recul clinique de 3 ans nous montre des résultats au plus proche de l’autogène broyé.
Les Gold-standards se font et se défont mais jamais sans raison, et la biologie, la physiologie et trophicité de l’os en tant qu’organe doivent attirer notre attention et rester notre but de cliniciens.
Référence:
« Effectiveness of sinus lift procedures for dental implant rehabilitation: a Cochrane systematic review ».
Esposito M; Eur J Oral Implantol. 2010
« Maxillary sinus augmentation with bovine bone and simultaneous dental implant placement in conditions of severe alveolar atrophy: a retrospective analysis of a consecutively treated case series ».
Sivolella S. Quintessence Int. 2011 Nov-Dec
« Influence of perforation of the sinus membrane on the survival rate of implants placed after direct sinus lift ». Literature update.
Viña-Almunia J, Med Oral Patol Oral Cir Bucal. 2009 Mar.
« Correlation between Schneiderian membrane perforation and sinus lift graft outcome: a retrospective evaluation of 359 augmented sinus ».
Nolan PJ. J Oral Maxillofac Surg. 2014 Jan
« Differences in degradation behavior of two non-cross-linked collagen barrier membranes: an in vitro and in vivo study » –
Ahmet Bozkurt – Clinical Oral Implants Research 2013
« New materials in Guided Bone Regeneration » –
Bastian Wessing – Implantologie Journal 2012
« Safe bone regeneration through a new collagene membrane » –
Bastian Wessing – Implantologie Journal 2012
